面对脑梗一定要取栓吗?
隔壁老杨这几天不舒坦,有些头晕,头顶上好象有个盖子一样,休息后能好转,走路像是踩在棉花上,到医院一查说是脑血栓,“脑梗高危人群”的标签被贴上了,老杨不禁要问“脑血栓一定要取栓吗?”

一、面对脑梗一定要取栓吗?
取栓治疗,真正兴起是在2015年的那个“春天”。
2015年连续发表的6大临床研究,通过影像学证实大血管闭塞致急性缺血性卒中,术中应用可回收支架,血管再通率和预后良好率较内科治疗明显改善。这5项临床试验也成为急性缺血性卒中治疗的里程碑。因此学术界欢呼“脑卒中治疗春天”的来临,同样这项技术在全球广泛的开展,也给很多这类病人带来巨大的实际收益。
近几年国家卫健脑防委要大力推进卒中中心建设,主要内容就是急性脑梗病人的急性溶栓和取栓治疗,其重点就是尽快开通血管,将处于缺血状态的脑组织,在没有发生完全坏死之前拉回来,与冠心病的溶栓取栓治疗相类似,只是技术起步要晚一些。对于患者而言,接受这项治疗与不接受这项治疗,其结果大不一样。这可能是生存与死亡,完全康复与残疾的对比。
对于陈旧性脑梗或亚急性脑梗,不需要采取取栓治疗,也不能采取取栓治疗。栓子堵塞血管一段时间后就发生了永久性脑梗死,脑组织已经丧失功能,再开通也不能救回这些脑组织(无益),开通反而会造成再灌注损伤、脑出血(有害)。对于小血管(非大血管)闭塞,可以通过药物治疗来开通,也不需要采用风险相对较高的取栓手术。因此原则上栓子,只有在大血管闭塞时,只有在急性期,在脑还没有发生不可逆坏死时候取栓才是可取的。
当然对于老杨,发生过脑梗塞,需要注意再次急性发生,中国人5年累积复发率在30%以上,尤其需要了解“取栓的重要性”,以备不时之需。老杨的好奇心来了,医生取栓到底如何做?风险有多大?
二、脑梗的取栓如何做?
缺血性脑卒中是由于栓子堵塞脑内血管所引起的脑组织坏死。若堵塞的是小血管,则有较大机会通过静脉溶栓使其再通;而对于较大血管的堵塞,单纯静脉溶栓的再通率通常只有30%左右,而通过动脉内取栓治疗来获得得血管再通。
脑动脉内取栓术是一项尖端的的微创介入治疗方法,该手术通过在大腿内侧切开一个约2mm左右的小口子,将新型的取栓装置送入动脉到达血栓阻塞部位,直接通过取栓支架将脑动脉中的血栓取出,使血管迅速再通,挽救脑组织,使闭塞大血管的再通率提高了近2倍,预后良好的患者比例也提高了近1倍。
当然脑梗的取栓是一种挽大厦之将倾,其手术创伤与风险也是存在的?老杨想,我一旦出现复发,我是取栓适宜人群吗?如何才能做到在急需时,有更多的完全康复机会?
三、哪些病人需要取栓?
对于取栓,除了手术是关键点外,适宜病人的筛选更重要。如何选择?
1、6小时是标准的时间窗,但目前正在被打破,代之以组织窗。目前取栓标准是6小时以内最适宜,与静脉溶栓一样,“时间就是大脑”这一金科玉律在动脉取栓上同样适用,也就是说动脉取栓也要越早越好。当然时间窗并不完全限定于6小时之内,而是在逐渐扩大,甚至可扩大至6-24小时。但时间窗的扩大必需进行更严格的影像学检查。
2、大血管闭塞,是第二个标准,可以通过一些临床量表来筛查。包括NIHSS和RACE,最简单的是G-FAST评分量表。该量表就是在既往推荐的院前卒中筛查量表FAST量表(F:face面瘫;A:arm上肢无力;S:speech言语障碍;T:time时间)的基础上加了一项凝视(G),方便易记。同时满足上述条件的患者,大动脉闭塞的可能性很大。
3、限定在前循环这一条也在被打破,后循环取栓的有效性也正在被人们认识。有救治能力的机构及有经验的医生、适宜的技术操作、合适的手术器械,同样也是取栓成功最终让病人获益的重要因素。
其实对于老杨这样的脑梗高危人群而言,最需要认识的是,应该在发病时第一时间被发现,因此周围人与家人的“识别脑梗”的教育要做好,同时第一时间送到具有取栓条件的医疗机构,因此要提前做好功课,城市卒中中心和区域的卒中中心在哪里(map 卒中地图)必需要清楚。
四、取栓前的影像学评估的重要性?
临床上行取栓治疗后的转归是不一样的,这一点需要患者及家属理解。
有些人进行了取栓治疗,但血管未能理想开通,预后不理想。
有些人进行了取栓治疗,取得血管开通,但预后不理想。
有些人进行了取栓治疗,取得血管开通,预后理想。
临床上的真实世界情况远比我们描述的复杂,取栓的真实世界也是这样。
目前机械开通成功率80-97%,获得良好预后的达到80%。
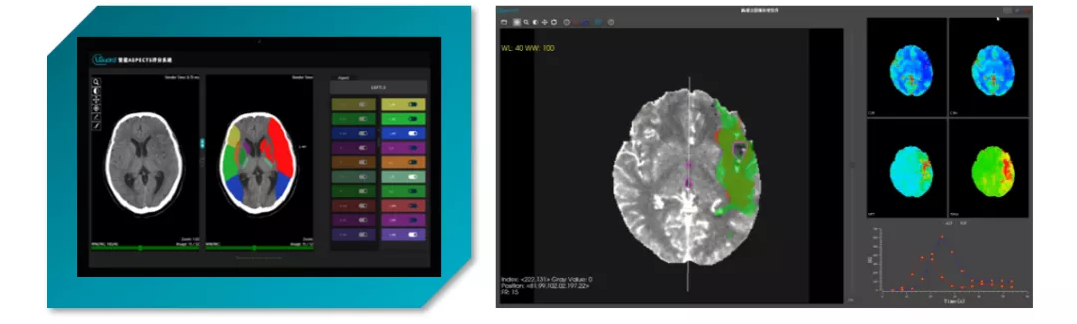
其实对于适宜病人的筛选,始终是临床重要的问题。对于医疗机构而言,以上评估是粗略的,还有更多的细节。这里应该有临床的评价,包括病史、NIHSS评分,同样重要的是影像学评估。
目前有两个重要的方法:ASPECTS和CTP定量化工具,前者在AIS 6小时之内使用,可以确定梗塞的严重程度并预测疾病预后;而后者则在6-24小时补充使用,它直接反映出脑组织灌注情况,定义半暗带(可挽救脑组织)。二者结合使用,可以将适应窗从6小时扩大到24小时,可以更准确 地筛选病人,让更多人获得收益。而CT与CTA的结合使用可以更好地观察血栓的性质,为取栓手术提供更多的选择依据。
其实对于老杨来说,这些并不重要。专业的事交给专业的医生,充分地相信中国的医生没错。因为中国医生是一群工作兢兢业业、甘于贡献的人,尤其是卒中医生。
五、静脉溶栓是必需的吗?
静脉溶栓是非常便捷的,而机械取栓却需要一定条件,时间上也会造成一定的滞后,桥接是当前比较通用的模式,它是最好的吗?
面对急性脑梗死,是否可以直接行机械取栓治疗?是否可以跳过静脉溶栓呢?
开通是王道。早在1995年的一项rt-PA静脉溶栓治疗缺血性卒中的临床研究显示,rt-PA组治疗效果优于对照组,但血管再通率仅为45%;而未实现血管再通的患者,预后良好率不足10%。rt-PA静脉溶栓疗效虽令人信服,但不能令人满意。,也说明血管再通是良好预后的基石,有学者将rt-PA静脉溶栓治疗比喻为“提着漏桶去救火”,大部分水洒在了路上,真正用于救火的水少之又少,因此血管内治疗应运而生。
其实取栓作为一项前沿的技术,到目前为止,即使在医学高度发达的美国,具备取栓技术条件的医疗机构也不超过30%,在中国具备该技术的医疗机构比例就更低了。但随着技术的推广,具备取栓条件的医疗机构的增多,我们需要思考更好的模式,是否可以采取直接的机械取栓?
其实这类争议很多,包括取栓的方式(支架或抽吸)、麻醉的方式,小血管闭塞的取栓,大核心梗死、重型或轻型病人的取栓,有待医生们给出答案。面对脑梗的防治,我们一直在路上。
老杨听这些有些云里雾里,但有一点听明白了。“血管开通”是王道,如何在紧急时刻采取必要措施开通血管是唯一的正道。这是医生们要做的,我要做的是“保护血管”,如何避免血管受损、血管内形成血栓是更重要的事。“合理膳食,适量运动,戒烟限酒,心理平衡”的健康生活才是最大的王道。